Etwa 40-80% der Menschen klagen über Schmerzen der Wirbelsäule im Lendenbereich, aber nicht mehr als 25% von ihnen suchen medizinische Hilfe auf. Tatsächlich können solche unangenehmen Empfindungen sowohl aus relativ harmlosen Gründen als auch aus pathologischen Veränderungen der Wirbelsäule verursacht werden. Daher sollten Sie sie nicht verächtlich behandeln.
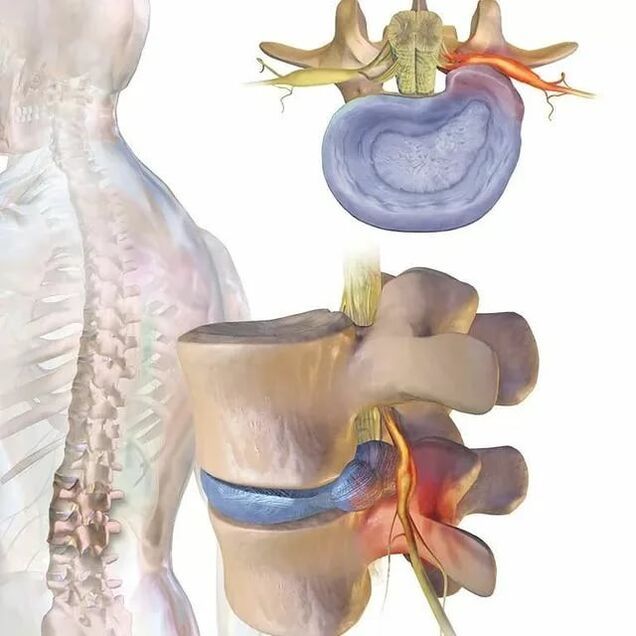
Ursachen von Rückenschmerzen
Die Wirbelsäule besteht aus einem ganzen Komplex von Strukturelementen: Knochen, Gelenke, Bandscheiben, Bänder, Nerven. Veränderungen in jedem von ihnen können von schmerzhaften Empfindungen und anderer Art begleitet sein. Darüber hinaus ist die Wirbelsäule von der paravertebralen Muskulatur umgeben, Schmerzen, bei denen Patienten oft mit Schmerzen in der Wirbelsäule verwechseln. Die Ursachen für Schmerzen können also vielfältig sein. Dies kann Überlastung, eine natürliche Umstrukturierung des Körpers während der Schwangerschaft usw. sein. Wenn jedoch regelmäßig Schmerzen auftreten, lohnt es sich, einen Vertebrologen oder Neurologen zu kontaktieren, da oft die Tatsache, dass die Wirbelsäule im Lendenbereich systematisch schmerzt, auf die Entwicklung bestimmter Krankheiten hinweist .
Am häufigsten wird in solchen Situationen bei Patienten diagnostiziert:
- Pathologie der Bandscheiben (verminderte Bandscheibenhöhe, Vorwölbung, Bandscheibenhernie, Diskitis);
- Facettengelenkspathologien (Spondyloarthrose, Gelenkzysten);
- entzündliche Erkrankungen (Spondylitis ankylosans oder Spondylitis ankylosans, reaktive Arthritis, Psoriasis-Arthritis)
- Kompressionsfrakturen der Wirbel vor dem Hintergrund der Osteoporose;
- neoplastische Läsionen der Wirbelsäule.
Bandscheibenerkrankungen
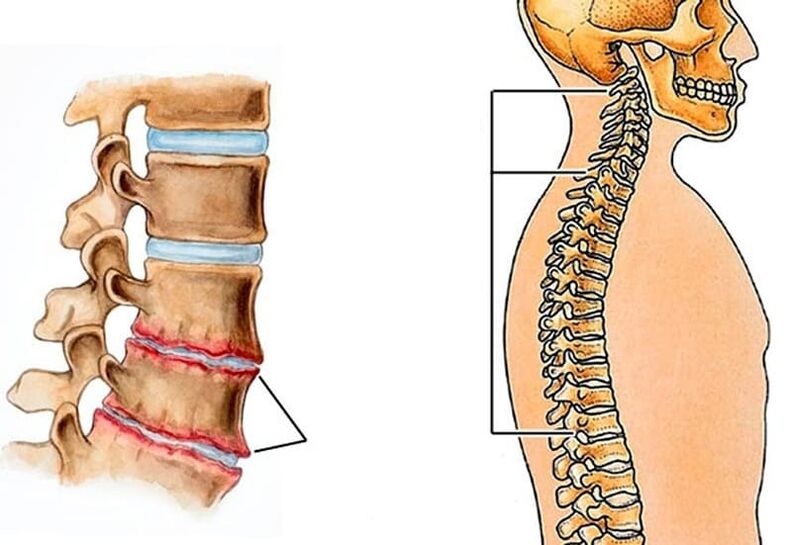
Degenerative Veränderungen der Bandscheiben oder Osteochondrose sind vor allem bei jungen und mittleren Menschen sehr häufig. Dies ist hauptsächlich auf die Notwendigkeit zurückzuführen, lange zu sitzen oder schwere körperliche Arbeit zu verrichten. Im Alter trocknet die Bandscheibe aus und die Wirbel wachsen zusammen.
Bereits in den Anfangsstadien degenerativer Veränderungen der Bandscheiben, bei denen es sich um Knorpel einer besonderen Konfiguration handelt, die die Wirbelkörper teilen, können Schmerzen in der Wirbelsäule auftreten. Dies ist auf eine Reizung der Schmerzrezeptoren der äußeren Schichten der Bandscheibe sowie des hinteren Längsbandes der Wirbelsäule zurückzuführen. Osteochondrose provoziert oft einen aseptischen Entzündungsprozess, der zu einem Reflexkrampf der segmentalen Muskeln führt. Dadurch nehmen die Schmerzen in der Wirbelsäule zu und es kommt auch zu Bewegungseinschränkungen.
Osteochondrose neigt dazu, ständig fortzuschreiten, insbesondere wenn keine angemessene Behandlung und Korrektur des Lebensstils erfolgt. Anschließend kommt es zur Bildung von Vorwölbungen und später zu Zwischenwirbelhernien, die die Verschlimmerung bestehender Symptome und das Auftreten neuer Symptome provozieren.
Am häufigsten ist der Lendenbereich betroffen, da er bei täglichen Aktivitäten die höchsten Belastungen trägt.
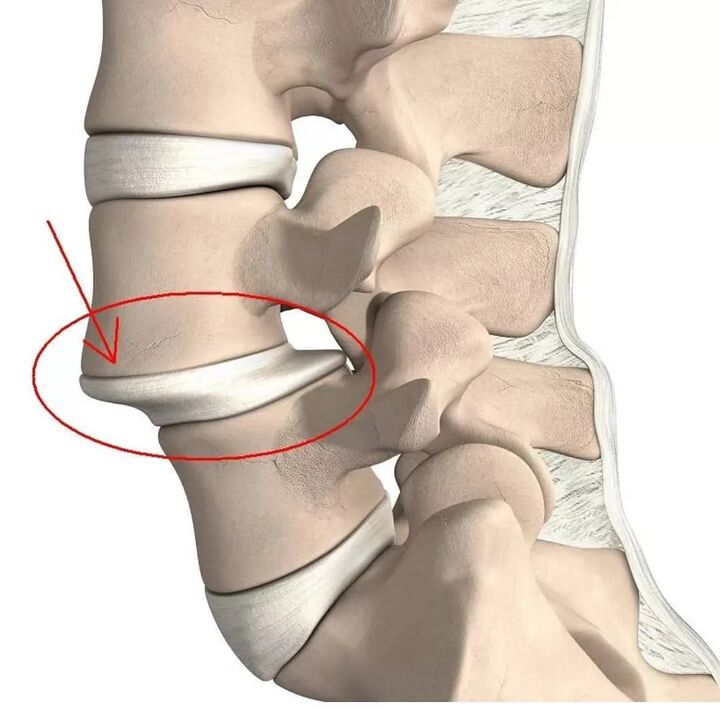
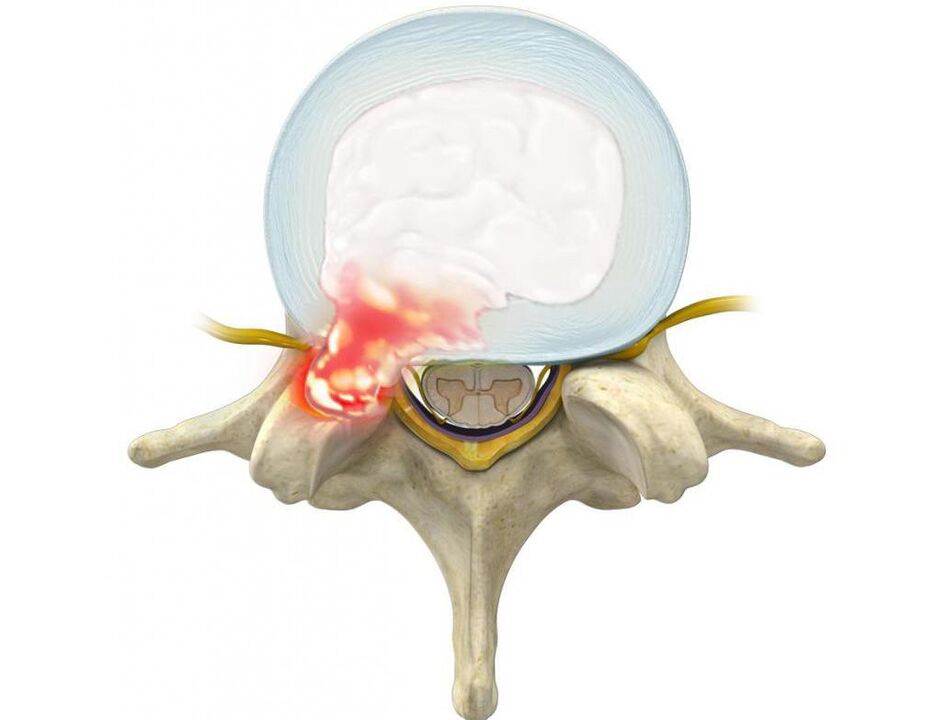
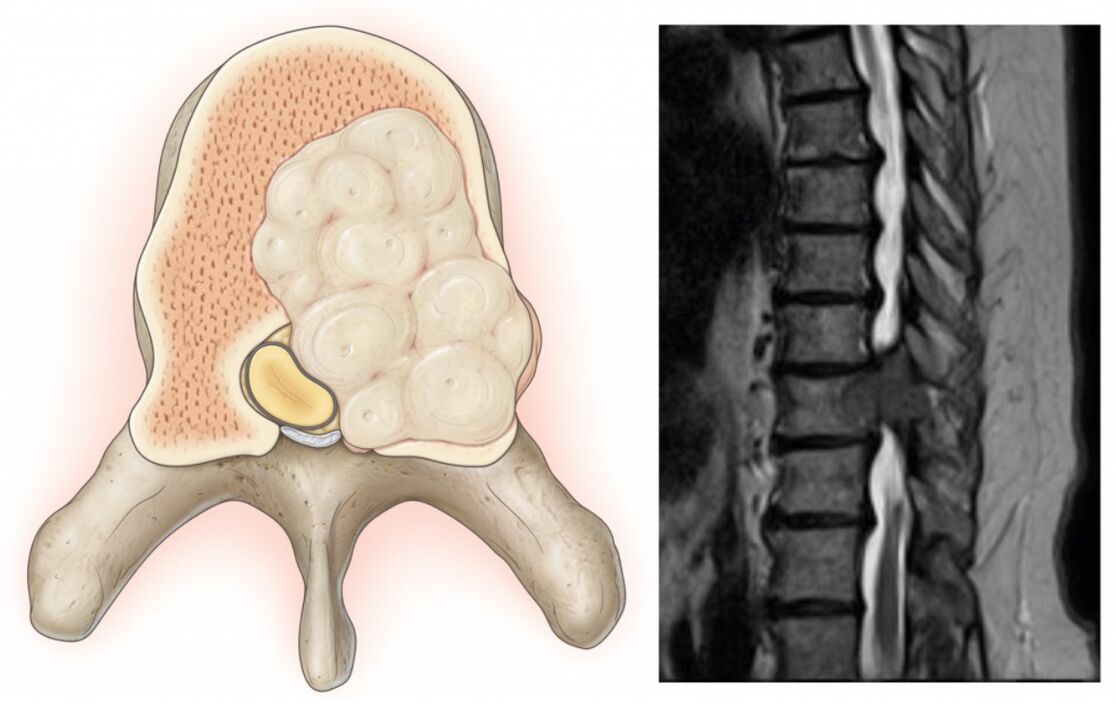
Vorsprünge sind Vorsprünge der Bandscheibe unter Beibehaltung der Integrität ihrer äußeren Hülle, die als Anulus fibrosus bezeichnet wird. Während der Einfluss von provozierenden Faktoren im Laufe der Zeit beibehalten wird, halten die Fasern des Anulus fibrosus der Belastung und dem Druck des inneren Inhalts der Bandscheibe (Nucleus pulposus) und der Ruptur nicht stand. Dadurch geht der Kern über die physiologische Position der Bandscheibe hinaus. Gleichzeitig schmerzt die Wirbelsäule im Lendenbereich immer oder der Schmerz strahlt ins Bein aus und die Beschwerden nehmen bei ruckartigen Bewegungen, Bücken, Heben schwerer Gegenstände, Anstrengung, Husten, Niesen, Lachen sowie bei längerem Sitzen zu eine Position, Gehen, Stehen.
Häufig nehmen Patienten mit bereits gebildeten Vorwölbungen und Hernien unbewusst eine Zwangshaltung ein, die sich leicht zur gesunden Seite neigt. In diesem Fall können Schmerzen in der Wirbelsäule im Lendenbereich eine hohe Intensität erreichen und eine Person arbeitsfähig machen. In solchen Fällen ist er gezwungen, sich an Bettruhe zu halten, und um Schmerzen zu lindern, strafft er das gebeugte und zum Bauch gebrachte Bein.
Am häufigsten bilden sich Vorsprünge und Hernien in Richtung des Spinalkanals, in dem das Rückenmark (Cauda equina) und die davon abzweigenden Nervenwurzeln verlaufen. Letztere passieren die natürlichen Öffnungen der Wirbelkörper und verzweigen sich weiter in den Plexus lumbalis, der für die Innervation der unteren Extremitäten und verschiedener Organe (einschließlich der Genitalien) verantwortlich ist.
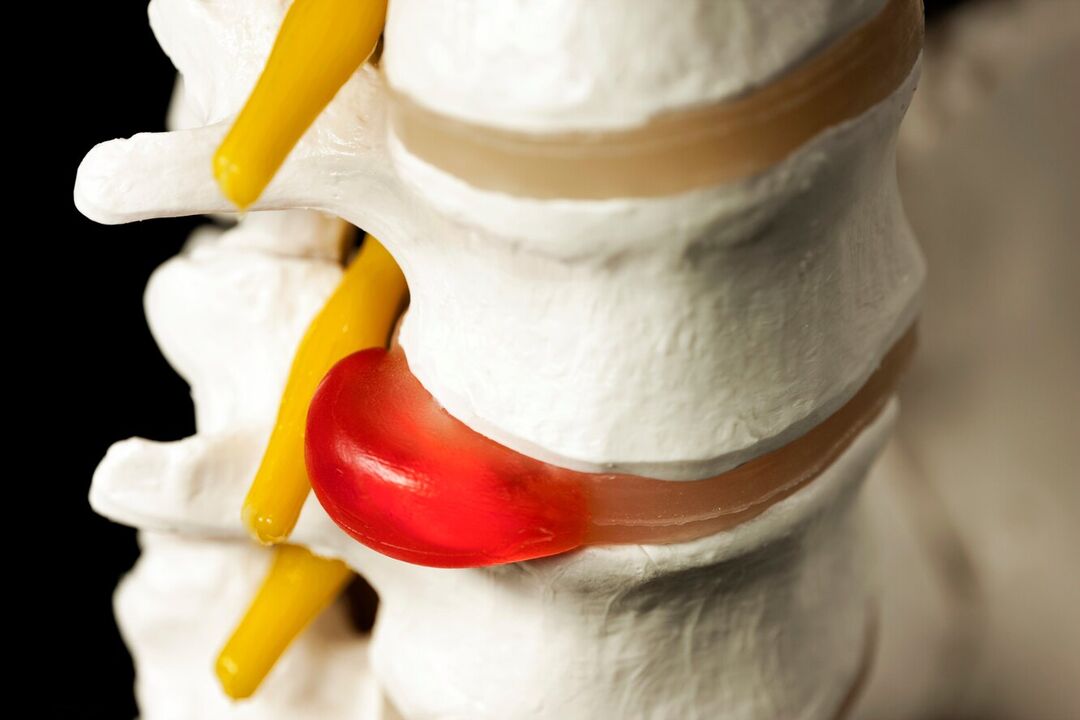
Daher werden bei längerfristiger Osteochondrose, der Bildung von Hernien im Lendenbereich, Schmerzen in der Wirbelsäule allmählich nicht nur verstärkt, sondern auch durch andere Erkrankungen ergänzt. Wenn eine deformierte Bandscheibe oder durch den Entzündungsprozess geschwollene Weichteile die in ihrer Nähe vorbeiziehende Spinalwurzel quetschen, treten neurologische Störungen auf. Daher können Schmerzen in der Wirbelsäule im Lendenbereich durch Ausstrahlen auf das Gesäß, die Leiste, die Vorderseite, die Innenseite, die Außenseite des Oberschenkels, den Unterschenkel und den Fuß ergänzt werden. Es hängt davon ab, welche Art von Nervenwurzel beeinträchtigt wird, dh auf welcher Ebene des Bewegungssegments der Wirbelsäule pathologische Veränderungen beobachtet werden. Auch in den entsprechenden Zonen der unteren Extremitäten sind Sensibilitätsstörungen in Form von Krabbelgefühl, Taubheitsgefühl, Temperaturschwankungen, Schmerzen, Tastreizen und eingeschränkter Beweglichkeit zu beobachten.
Veränderungen der Höhe und Funktionalität der Bandscheiben, die bei der Osteochondrose und deren Komplikationen auftreten, führen zu Schäden am Gelenkapparat der Wirbelsäule sowie zur Degeneration der Wirbelkörper selbst. Die Folge davon ist die Entwicklung einer Spondylose, d. h. eine Verkalkung des vorderen Längsbandes und die Bildung von knochen-knorpeligen Wucherungen an der Oberfläche der Wirbelkörper (Osteophyten). Sie können nicht nur das umliegende Gewebe verletzen und die Wirbelsäulenwurzeln quetschen, was zu starken Schmerzen in der Wirbelsäule führt, sondern auch zusammenwachsen. Dadurch werden benachbarte Wirbelkörper zu einem Ganzen zusammengefasst, was die Beweglichkeit im unteren Rücken stark einschränkt.
Die Osteochondrose kann von reaktiven Veränderungen der Wirbelkörper begleitet sein, insbesondere einer reaktiven aseptischen Spondylitis, die zu Osteosklerose führt. Dies geht mit einer Verdichtung des Knochengewebes einher und erhöht die Wahrscheinlichkeit von Wirbelbrüchen dramatisch.
Facettengelenkerkrankungen
Pathologien der Facette oder Facettengelenke der Lendenwirbelsäule, insbesondere deren Arthrose, können auch im Lendenwirbelbereich Schmerzen bis hin zu starken Schmerzen verursachen. Obwohl der Schmerz häufiger schmerzt und tief im Inneren lokalisiert ist. Ihr Aussehen ist darauf zurückzuführen, dass ihre Synovialkapsel reich innerviert ist. In solchen Situationen konzentrieren sich die Schmerzen meist direkt auf die betroffene Stelle und neigen dazu, mit Beugen, Strecken, Drehen des Körpers, längerem Stehen zuzunehmen. Gehen und Sitzen helfen, ihre Schwere zu reduzieren. In einigen Fällen können jedoch auch Schmerzen in der Leistengegend, im Steißbein sowie im Rücken und den äußeren Oberschenkeln auftreten.
Entzündliche Erkrankungen der Wirbelsäule
Entzündliche Erkrankungen der Wirbelsäule sind seltener als Erkrankungen der Bandscheiben und Facettengelenke. Allerdings verletzen sie auch die Wirbelsäule. Diese beinhalten:
- ankylosierende Spondylitis oder ankylosierende Spondylitis;
- reaktive Arthritis;
- Psoriasis-Arthritis usw.
Die Symptome dieser Erkrankungen treten in der Regel vor dem 40. Lebensjahr auf, häufiger im Alter von 20 Jahren. Dies unterscheidet sie von degenerativ-dystrophischen Pathologien der Bandscheiben und Gelenke der Wirbelsäule, die sich oft erst nach 40 Jahren entwickeln. In diesem Fall ist der Schmerz durch eine allmähliche Zunahme der Intensität gekennzeichnet. Darüber hinaus nimmt ihre Schwere nach körperlicher Anstrengung ab, aber in Ruhe nicht. Daher schmerzt bei entzündlichen Erkrankungen die Wirbelsäule im Lendenbereich oft nachts und besonders stark morgens, unmittelbar nach dem Schlafen.
Die schwierigste Situation wird bei Spondylitis ankylosans beobachtet, und sie betrifft häufiger als andere entzündliche Erkrankungen die Lendengegend. Unter diesem Begriff versteht man eine Entzündung der Zwischenwirbelgelenke mit deren anschließender Ruhigstellung durch Bildung von dichtem Knochen, Knorpel- oder Faserverschmelzung zwischen den gelenkigen Knochenstrukturen.
Anfangs ist es durch leichte Rückenschmerzen gekennzeichnet, die sich im Laufe der Zeit jedoch allmählich weiter ausbreiten und die Brust- und dann die Halswirbelsäule bedecken. Damit verbunden ist die Entwicklung einer Einschränkung der Beweglichkeit der Wirbelsäule in allen Ebenen, da die Wirbelsäule durch die stattfindenden Veränderungen in einem konkreten Fall eingetaucht zu sein scheint. Auch beobachtet:
- Ausrichtung der Lendenlordose (natürliche Krümmung der Wirbelsäule im Lendenbereich);
- Verschlimmerung der Brustkyphose, die eine Bücke provoziert;
- Reflexspannung der Rückenmuskulatur;
- fortschreitende Verschlimmerung der Bewegungseinschränkung aufgrund der Beteiligung von Facettengelenken am pathologischen Prozess und der Verknöcherung der Bandscheiben;
- Morgensteifigkeit für eine Stunde oder länger.
Bei 10-50% der Patienten wird eine Entzündung der Iris (Iritis), der Hornhaut (Keratitis), der Schleimhaut (Konjunktivitis), der Iris und des Ziliarkörpers des Augapfels (Iridozyklitis) beobachtet.
Das Fortschreiten der ankylosierenden Spondylitis führt dazu, dass eine zunehmende Anzahl von Gelenken am pathologischen Prozess beteiligt ist. Dadurch werden Patienten gezwungen, die sogenannte Bittstellerpose einzunehmen. Es bedeutet ausgeprägte Kyphose der Brustwirbelsäule, Neigung des Oberkörpers nach unten, Beugung der Knie mit einer starken Einschränkung des Bewegungsbereichs in der Brust, was die Atemtiefe beeinflusst.
Das Fortschreiten der Erkrankung hängt von der Angemessenheit und Vollständigkeit der Behandlung ab.
Kompressionsfraktur der Wirbel
Kompressionsfraktur ist die Abflachung des Wirbelkörpers, wodurch er keilförmig wird. Dies führt zu einer Störung der Anatomie der Wirbelsäule, kann ein Trauma des Rückenmarks und seiner Wurzeln provozieren und auch ein auslösender Faktor für das schnelle Fortschreiten degenerativ-dystrophischer Veränderungen werden.
Die Lendenwirbel 1 und 2 sind verletzungsanfälliger, da sie die größte axiale Belastung aufnehmen.
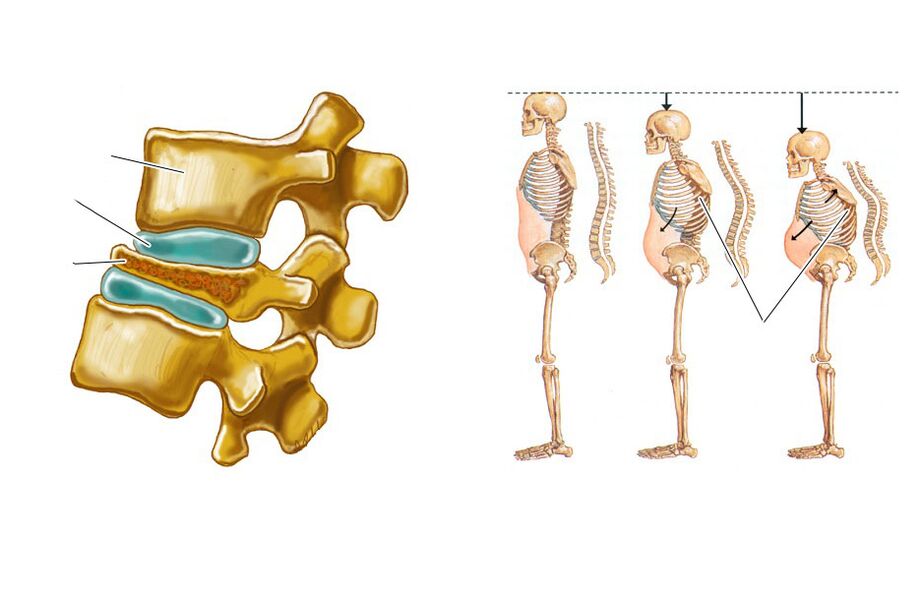
Kompressionsfrakturen der Wirbelsäule treten bei älteren Menschen häufig aufgrund der Entwicklung einer Osteoporose, d. h. einer Abnahme der Knochendichte, auf. In solchen Fällen kann nicht nur ein leichter Sturz, sondern auch das Heben von Gewichten, eine erfolglose Bewegung, ausreichen, um sich zu verletzen.
Die Pathologie ist durch das Vorhandensein von Schmerzen in der Wirbelsäule gekennzeichnet, die die Bewegung einschränkt, mit Sitzen, Bewegung und Versuchen, ein gerades Bein anzuheben, zunimmt. Es dauert normalerweise 1-2 Wochen und nimmt dann über 2-3 Monate allmählich ab. In einigen Fällen kommt es zu einer Schmerzausstrahlung in den Beckenkämmen und Hüften. Eine Abnahme der Höhe eines gebrochenen Wirbels führt zu einer Zunahme der Lendenlordose, die auch zum Auftreten schmerzhafter Empfindungen beiträgt.
Wenn eine Fraktur nicht rechtzeitig diagnostiziert wird, führt eine Abnahme der Höhe des Wirbels zu Haltungsänderungen, einer Abnahme des Wachstums. Dies provoziert reflektorische Verspannungen und Verkürzungen der Wirbelsäulenmuskulatur, was chronische Rückenschmerzen verursacht und lange Ruhezeiten erfordert.
spinale neoplastische Läsionen
Neoplastische Läsionen der Wirbelsäule bedeuten die Bildung von gutartigen und bösartigen Tumoren sowie Metastasen, deren Quelle Neoplasmen anderer Organe sind. Dies ist viel seltener als Pathologien von Bandscheiben, Facettengelenken, Spondylitis ankylosans und sogar Kompressionsfrakturen, und zwar nur bei 1-2% der Patienten mit Rückenschmerzen. Solche Läsionen erfordern jedoch eine frühestmögliche Diagnose und Behandlung.
Die charakteristischen Merkmale neoplastischer Läsionen der Wirbelsäule sind neben Schmerzen darin:
- ein Anstieg der Körpertemperatur, einschließlich bis zu subfebrilen Werten;
- unangemessener Gewichtsverlust;
- Unfähigkeit, eine bequeme Körperposition zu finden;
- das Vorhandensein von Schmerzen in der Nacht;
- starke Schmerzen in der Wirbelsäule;
- Unfähigkeit, Schmerzen mit herkömmlichen Analgetika zu lindern.
Auch wenn Sie 1 oder 2 dieser Symptome haben, sollten Sie sofort einen Termin bei Ihrem Arzt vereinbaren.
In ähnlicher Weise kann Folgendes erscheinen:
- Chondrom ist ein bösartiger Tumor, der bei 20% der Patienten mit kanzerösen Läsionen der Wirbelsäule diagnostiziert wird. Am häufigsten bildet es sich im Kreuzbein und kann bei Menschen jeden Alters und Geschlechts auftreten.
- Young-Sarkom - tritt bei 8% der Patienten mit neoplastischen Läsionen der Wirbelsäule auf. Häufiger bei jungen Männern.
- Chondrosarkom ist eine bösartige Neubildung, die 7-12% der Fälle ausmacht. Es wird häufiger bei Männern mittleren Alters gefunden.
- Eine aneurysmatische Knochenzyste ist eine gutartige Neubildung.
- Hämangiom ist ein gutartiger Gefäßtumor, der bei 11% der Menschen auftritt. Es kann nicht sein ganzes Leben lang erkannt werden. Aber es erhöht das Risiko von Wirbelbrüchen.
- Metastasen anderer Tumoren sind sekundäre bösartige Neubildungen. Häufiger metastasiert Brust-, Prostata-, Lungen- und seltener Nieren-, Schilddrüsen- und Hautkrebs in die Wirbelsäule.
Diagnose
Wenn die Wirbelsäule im Lendenbereich schmerzt, lohnt es sich, einen Termin bei einem Neurologen oder Vertebrologen zu vereinbaren. Beim Termin sammelt der Arzt zunächst eine Anamnese und stellt Fragen zur Art des Schmerzes, den Umständen seines Auftretens, der Dauer seiner Persistenz, dem Vorhandensein anderer Symptome, dem Lebensstil usw.
Dann führt der Spezialist eine Untersuchung durch. Dabei tastet er nicht nur die Wirbelsäule ab, bestimmt die Schmerzlokalisation, beurteilt Gang und Haltung, die der Patient unbewusst einnimmt, sondern führt auch Funktionstests durch. Mit ihrer Hilfe können Sie Anzeichen einer Spondylitis ankylosans, neurologisches Defizit erkennen, den Mobilitätsgrad der Wirbelsäule beurteilen und andere diagnostische Daten erhalten.
Auf dieser Grundlage kann der Arzt bereits die möglichen Ursachen des Schmerzsyndroms vermuten. Um sie zu klären und den Schadensgrad genau zu bestimmen, werden zusätzlich instrumentelle und manchmal labordiagnostische Methoden vorgeschrieben. Meistens greifen sie zu Hilfe:
- Röntgen in Frontal- und Lateralprojektion, teilweise mit funktionellen radiologischen Tests;
- CT - ermöglicht eine bessere Visualisierung von Knochenstrukturen und wird daher häufiger zur Diagnose von Spondylose, Frakturen, Knochentumoren usw. verwendet.
- MRT - ermöglicht eine möglichst genaue Beurteilung des Zustands von Knorpelstrukturen und Weichteilen, daher wird es häufig zur Diagnose von Osteochondrose, Vorwölbungen, Zwischenwirbelhernien, Rückenmarksläsionen usw. verwendet;
- elektromyographie - indiziert bei neurologischen Störungen unbekannter Ursache sowie zur Beurteilung des Grades der Nervenschädigung;
- Radioisotop-Knochenszintigraphie - zur Diagnose von malignen Tumoren und Metastasen;
- Die Röntgendensitometrie ist die beste Methode zur Diagnose von Osteoporose;
- Myelographie - wird verwendet, um Anzeichen einer Kompression des Rückenmarks und der Nerven der Cauda equina zu erkennen.
Behandlung
Für jeden Patienten wird die Behandlung streng individuell ausgewählt und nicht nur auf der Grundlage der Diagnose, sondern auch der Art der bestehenden Begleiterkrankungen. Dennoch ist es die Ursache von Rückenschmerzen, die die Taktik der Therapie bestimmt. Sie kann konservativ sein oder einen chirurgischen Eingriff beinhalten.
Der erste Schritt besteht jedoch immer darin, gezielte Anstrengungen zur Schmerzlinderung zu unternehmen, insbesondere wenn sie stark sind. Dazu werden den Patienten NSAIDs, Spasmolytika und Schmerzmittel verschrieben. Und in schweren Fällen werden Wirbelsäulenblockaden durchgeführt - Injektionen von Anästhetika und Kortikosteroiden an bestimmten Stellen der Wirbelsäule.
Bettruhe wird nicht allen Patienten angezeigt. Und bei Bandscheibenpathologien kann dies völlig kontraindiziert sein, da eine Abnahme der körperlichen Aktivität zur Umwandlung akuter Schmerzen in der Wirbelsäule in chronische beiträgt.
Eine ausschließlich konservative oder nicht-chirurgische Behandlung wird verordnet bei:
- Osteochondrose;
- Spondylitis ankylosans;
- Arthrose der Facettengelenke;
- leichte Kompressionsfrakturen.
Es ist in der Regel komplex und besteht aus:
- medikamentöse Therapie, die NSAIDs, Chondroprotektoren, Muskelrelaxantien, Immunsuppressiva, Kortikosteroide,
- physiotherapie (UHF, Magnetfeldtherapie, Lasertherapie, Traktionstherapie usw. );
- Bewegungstherapie;
- manuelle Therapie.

Wenn die Ursache von Rückenschmerzen Bandscheibenhernien, Vorwölbungen, Spondylose, schwere Wirbelbrüche, Tumore sind, ist oft eine Operation indiziert. Es ist auch notwendig für:
- Unwirksamkeit der konservativen Therapie bei degenerativ-dystrophischen Veränderungen;
- eine Zunahme des neurologischen Defizits;
- Instabilität des Wirbelsäulenbewegungssegments;
- die Entwicklung von Komplikationen, insbesondere einer Stenose des Spinalkanals.
Die meisten modernen Wirbelsäulenoperationen sind minimal-invasiv. Dadurch werden intra- und postoperative Risiken stark reduziert, die Rehabilitationszeit verkürzt und erleichtert und die Effektivität steht traumatischeren offenen Operationen nicht nach. Je nach erkannter Krankheit kann empfohlen werden:
- Die Diskektomie ist eine Operation, die hauptsächlich bei Hernien und Vorwölbungen angezeigt ist, insbesondere bei solchen, die das Cauda-Equina-Syndrom hervorrufen. Sie kann mit mikrochirurgischen Instrumenten durch einen Schnitt in der Größenordnung von 3 cm (Mikrodiskektomie) und mit endoskopischen Geräten, die der Wirbelsäule durch Punktionen mit einem Durchmesser von etwa 1 cm zugeführt werden (endoskopische Diskektomie), durchgeführt werden. Wenn die Bandscheibe vollständig entfernt ist, wird sie in der Regel durch Implantate ersetzt.
- Vertebroplastie und Kyphoplastie - angezeigt bei Kompressionsfrakturen der Wirbel, Hämangiomen und einigen anderen Krankheiten. Der Kern der Operation besteht darin, schnell aushärtenden Knochenzement durch eine dünne Kanüle in den Wirbelkörper zu injizieren, der ihn stärkt. Mit der Kyphoplastie ist es zudem möglich, die normalen Abmessungen des Wirbelkörpers wiederherzustellen, was bei einer gravierenden Höhenverringerung infolge einer Fraktur wichtig ist.
- Fixationsoperationen dienen der Stabilisierung der Wirbelsäule. Dazu werden Metallstrukturen anderer Art verwendet, die in der Regel bis zum Lebensende im Körper des Patienten verbleiben.
So kann die Wirbelsäule im Lendenbereich aus den unterschiedlichsten Gründen schmerzen. Daher ist es bei längerer Persistenz schmerzhafter Empfindungen, ihrem regelmäßigen Auftreten, im Laufe der Zeit zunehmenden Schmerzen und noch mehr zusätzlichen Symptomen unbedingt erforderlich, einen Vertebrologen oder Neurologen zu kontaktieren. Eine frühzeitige Diagnose ermöglicht es, pathologische Veränderungen in den Stadien zu erkennen, in denen sie am leichtesten zu bewältigen sind, und wenn die Krankheit nicht vollständig geheilt ist, dann zumindest das Fortschreiten aufhalten und einen hohen Lebensstandard aufrechterhalten.












































